Capítulo 25. Compartimientos del liquido corporal: líquidos extracelular e intracelular; edema.
El mantenimiento de un volumen relativamente constante y de una composición estable de los líquidos corporales es esencial para la homeostasis. Algunos de los problemas más comunes e importantes que aparecen en la medicina clínica se deben a anomalías en los sistemas de control que mantienen la constancia relativa de los líquidos corporales.
La ingestión y la pérdida de líquido están equilibradas durante las situaciones estables.
Resulta llamativa la relativa constancia de los líquidos corporales ya que hay un intercambio continuo de líquido y solutos con el ambiente externo, así como dentro de los diferentes compartimientos del cuerpo.
Ingestión diaria de agua.

El agua ingresa en el cuerpo a través de dos fuentes principales:
Se ingiere en forma de líquidos o de agua de los alimentos, que juntos suponen alrededor de 2.100 ml/día de líquidos corporales.
Se sintetiza en el cuerpo por la oxidación de los hidratos de carbono, en una cantidad de unos 200 ml/día.
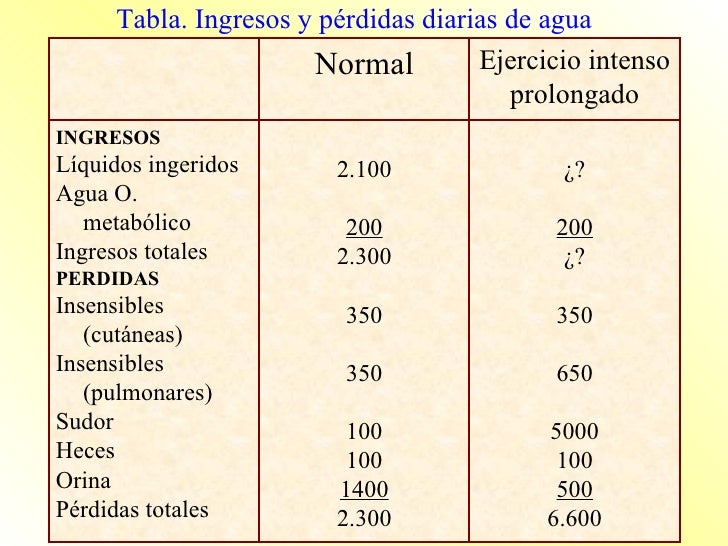
Pérdida diaria de agua corporal.

Compartimientos del líquido corporal.
El líquido corporal total se distribuye sobre todo entre dos compartimientos:
- Líquido extracelular (Se divide en : Líquido intersticial y plasma)
- Líquido intracelular
Existe otro pequeño compartimiento de líquido que se denomina líquido transcelular:
Este compartimiento comprende el líquido de los espacios sinovial, peritoneal, pericárdico e intracelular, así como el líquido cefalorraquídeo; suele considerarse un tipo especializado de líquido extracelular, aunque en algunos casos su composición puede diferir de forma acentuada de la del plasma o de la del líquido intersticial. Todos los líquidos transcelulares constituyen alrededor de 1 a 2 l..
Compartimiento del líquido intracelular.
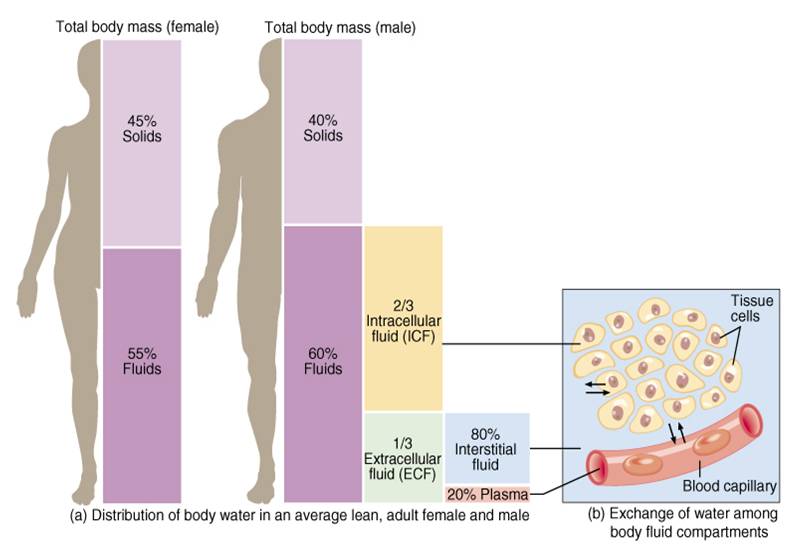
Unos 28 de los 42 l de líquido corporal están contenidos de los 100 billones de células y se les denomina en conjunto líquido intracelular. Por tanto, el líquido intracelular constituye alrededor del 40% del peso corporal total en una persona «media».
Compartimiento del líquido extracelular.
Todos los líquidos del exterior de las células se denominan en conjunto líquido extracelular y constituyen alrededor del 20% del peso corporal, o unos 14 l en un hombre adulto de 70 kg.
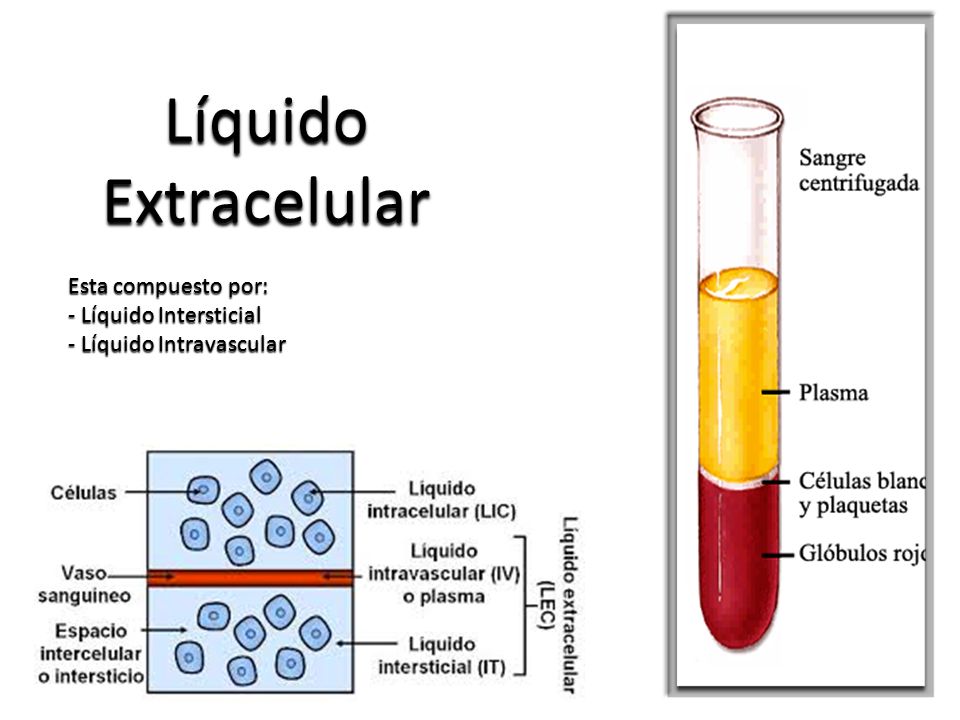
Volumen sanguíneo.

La sangre contiene líquido extracelular (el líquido del plasma) y líquido intracelular (el líquido de los eritrocitos).
El volumen sanguíneo medio de los adultos es de alrededor del 7% del peso corporal (unos 5 l). Alrededor del 60% de la sangre es plasma y el 40% son eritrocitos, pero estos porcentajes pueden variar considerablemente en diferentes personas dependiendo del sexo, el peso y otros factores.
- Hematocrito (volumen del conjunto de los eritrocitos)
El hematocrito es la fracción de la sangre compuesta de eritrocitos, lo que se determina centrifugando la sangre en un «tubo de hematocrito» hasta que todas las células se acumulan en el fondo.

Dato curioso:
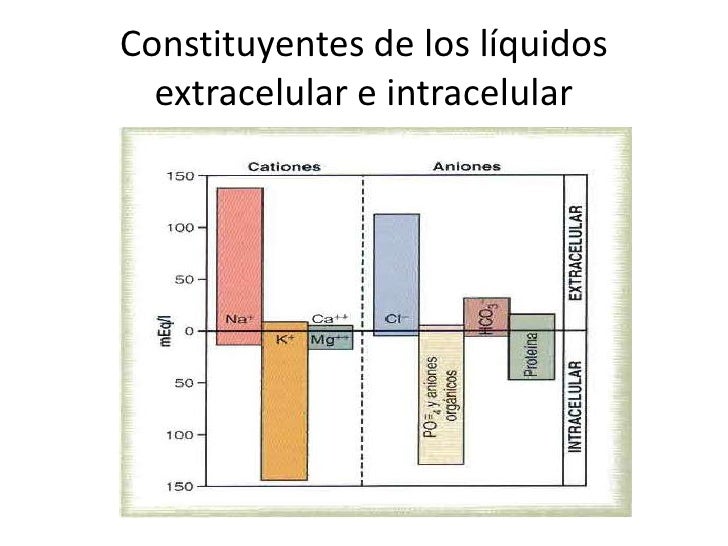
La composición iónica del plasma y del líquido intersticial es similar.
- Debido a que el plasma y el líquido intersticial están separados solo por membranas capilares muy permeables, su composición iónica es similar.
- La diferencia más importante entre estos dos compartimientos es la mayor concentración de proteínas en el plasma; debido a que los capilares tienen una permeabilidad baja a las proteínas plasmáticas, solo pequeñas cantidades de proteínas pasan a los espacios intersticiales en la mayoría de los tejidos
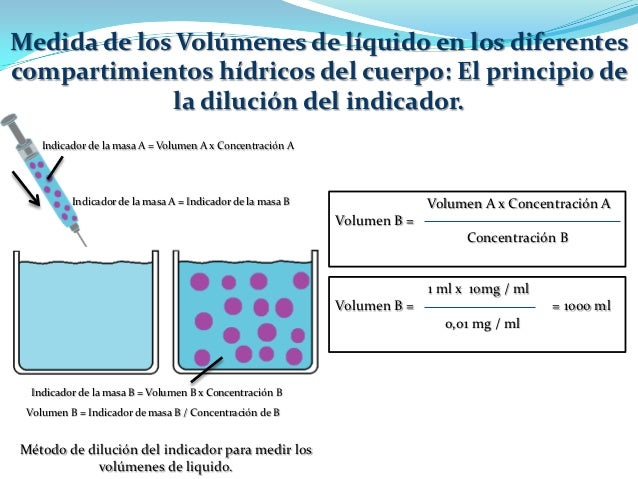
Medida de los volúmenes de líquido en los diferentes compartimientos hídricos del cuerpo: el principio de la dilución del indicador.
Dilución del indicador: Este método se basa en el principio de la conservación de la masa, lo que significa que la masa total de una sustancia tras la dispersión en el compartimiento líquido será la misma que la masa total inyectada en el compartimiento.

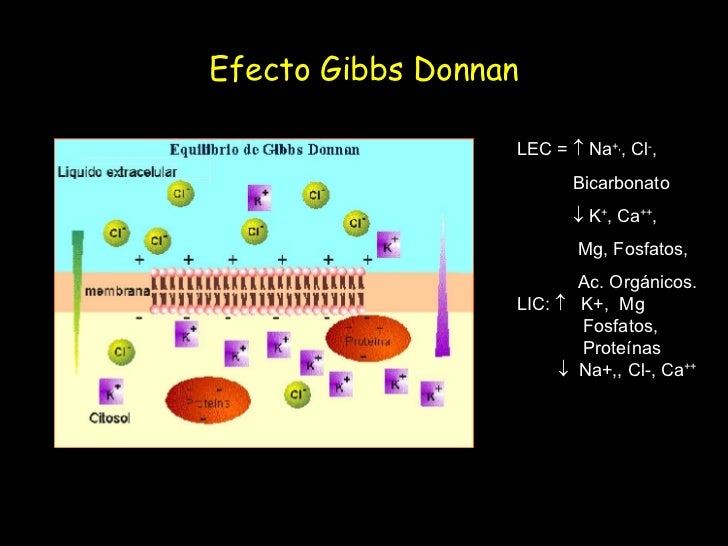
Regulación del intercambio de líquido y del equilibrio osmótico entre los líquidos intracelular y extracelular.
La distribución del líquido entre los compartimientos intracelular y extracelular, en cambio, está determinada sobre todo por el efecto osmótico de los solutos más pequeños (en especial el sodio, el cloro y otros electrólitos) que actúan a través de la membrana celular.
Principios básicos de la ósmosis y la presión osmótica
Debido a que las membranas celulares son relativamente impermeables a la mayoría de los solutos pero muy permeables al agua (es decir, son permeables selectivamente), donde quiera que haya una mayor concentración de soluto a un lado de la membrana celular, el agua se difundirá a través de la membrana hacia la región de mayor concentración de soluto. La velocidad de la difusión del agua se denomina velocidad de la ósmosis.

- Osmolalidad y osmolaridad:
La concentración osmolal de una solución se denomina osmolalidad cuando la concentración se expresa en osmoles por kilogramo de agua; se llama osmolaridad cuando se expresa en osmoles por litro de solución.
- Cálculo de la osmolaridad y de la presión osmótica de una solución:
Utilizando la ley de van’t Hoff, podemos calcular la posible presión osmótica de una solución suponiendo que la membrana celular es impermeable al soluto.
El equilibrio osmótico se mantiene entre los líquidos intracelular y extracelular.
Por cada miliosmol de gradiente de concentración de un soluto no difusible (uno que no atravesará la membrana celular) se ejercen unos 19,3 mmHg de presión osmótica a través de la membrana celular.
- Líquidos isotónicos, hipotónicos e hipertónicos:

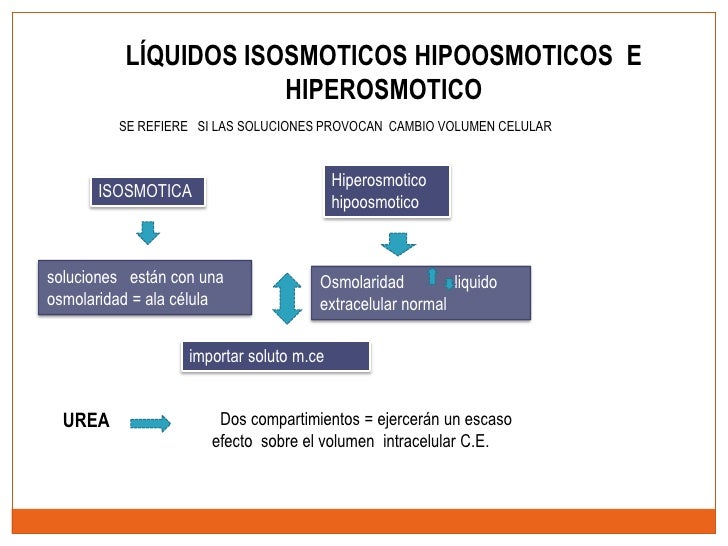
- Líquidos isosmóticos, hiperosmóticos e hipoosmóticos:
Volumen y osmolalidad de los líquidos intracelular y extracelular en estados anormales.






Edema: exceso de líquido en los tejidos
El edema se refiere a la presencia de un exceso de líquido en los tejidos corporales. En la mayoría de los casos el edema aparece sobre todo en el compartimiento de líquido extracelular, pero puede afectar también al líquido intracelular.
Edema intracelular:
Tres procesos causan especialmente tumefacción o edema intracelular:
- La hiponatremia, según se ha comentado anteriormente.
- La depresión de los sistemas metabólicos de los tejidos.
- la falta de una nutrición celular adecuada.
Edema extracelular:
El edema extracelular se produce cuando se acumula un exceso de líquido en los espacios extracelulares. Hay dos causas generales de edema extracelular:
- La fuga anormal de líquido del plasma hacia los espacios intersticiales a través de los capilares.
- La imposibilidad de los linfáticos de devolver el líquido a la sangre desde el intersticio, lo que a menudo se conoce por linfedema (incapacidad de los vasos sanguíneos de devolver líquidos y proteínas a la sangre).
Capítulo 26. El sistema Urinario: Anatomía funcional y formación de orina en los riñones.


Anatomía fisiológica de los riñones.
Organización general de los riñones y de la vía urinaria:
- Los riñones se disponen en la pared posterior del abdomen, fuera de la cavidad peritoneal.
- Cada riñón de un ser humano adulto normal pesa unos 150 g y tiene el tamaño aproximado de un puño cerrado.
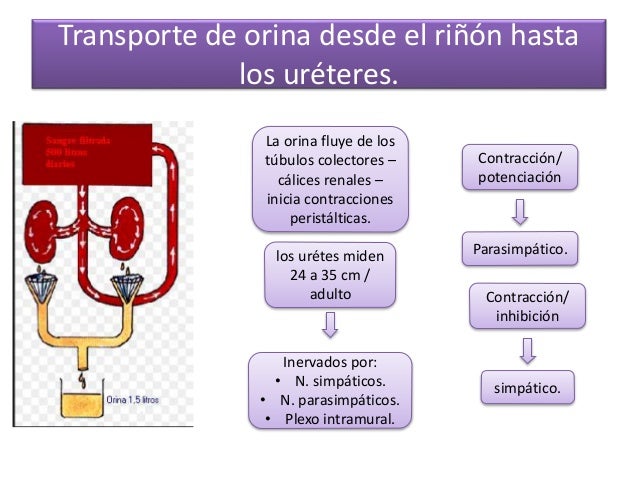
- La cara medial de cada riñón contiene una región con una muesca, llamada hilio, por la que pasan la arteria y vena renales, los linfáticos, la inervación y el uréter, que transporta la orina final desde el riñón hasta la vejiga, donde se almacena hasta que esta se vacía.
- El riñón está rodeado de una cápsula fibrosa y tensa que protege sus delicadas estructuras internas.
Si se cortan los riñones de arriba abajo, las dos regiones principales que pueden verse son:

1. Corteza (externa)
2. Médula (interna)
- La médula se divide en 8-10 masas de tejido en forma de cono llamadas pirámides renales.
- La base de cada pirámide se origina en el borde entre la corteza y la médula y termina en la papila, que se proyecta en el espacio de la pelvis renal, una continuación en forma de abanico de la porción superior del uréter.
- El borde externo de la pelvis se divide en bolsas abiertas, llamadas cálices mayores, que se extienden hacia abajo y se dividen en los cálices menores, que recogen la orina de los túbulos de cada papila.
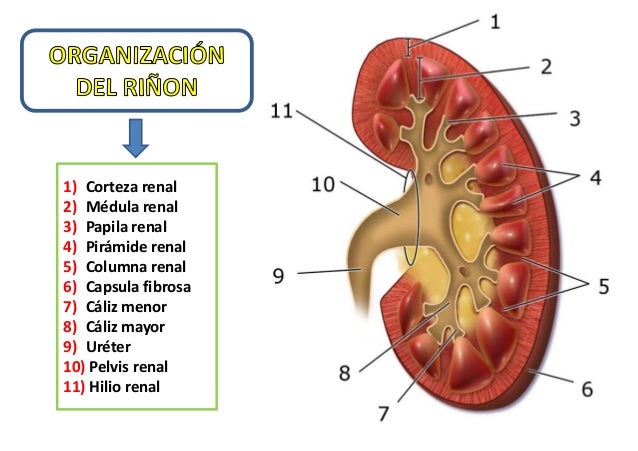
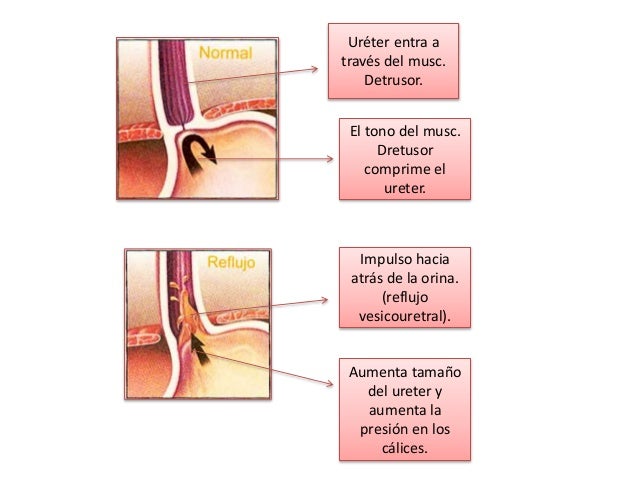
Las paredes de los cálices, la pelvis y el uréter contienen elementos contráctiles que empujan la orina hacia la vejiga, donde se almacena hasta que se vacía en la micción.
Irrigación renal.

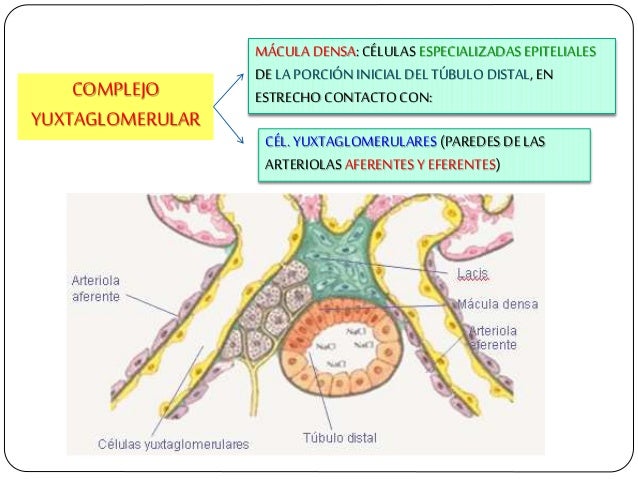
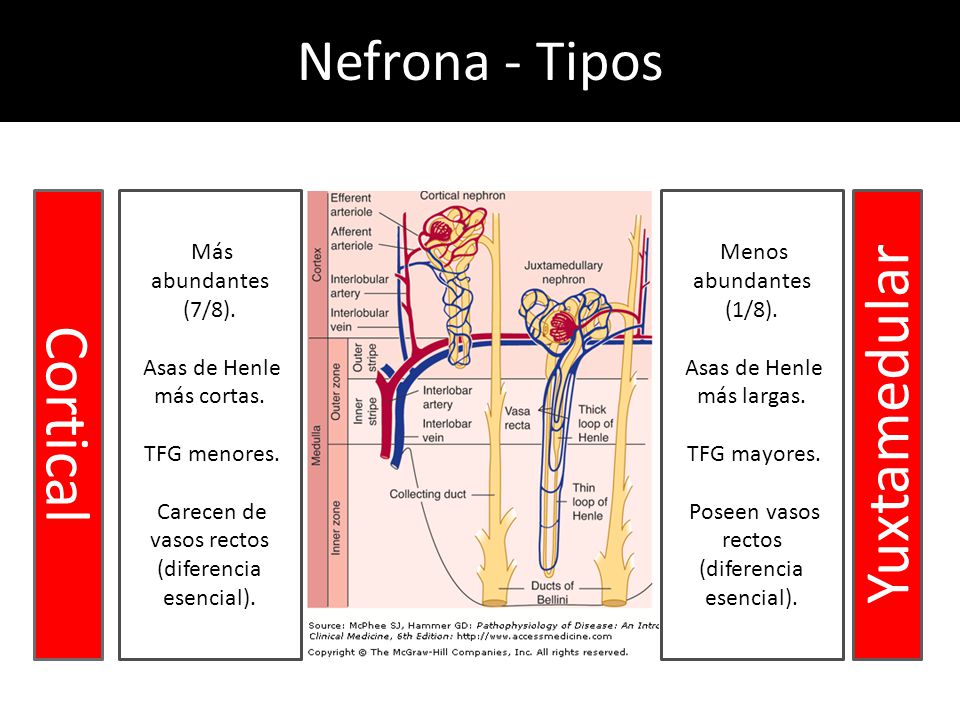
La nefrona es la unidad funcional del riñón.

- Contiene alrededor de 800.000 a 1.000.000 de nefronas, cada una de las cuales es
capaz de formar orina. - El riñón no puede regenerar nefronas nuevas.
Cada nefrona contiene:
- un penacho de capilares glomerulares llamado glomérulo, por el que se filtran grandes cantidades de líquido desde la sangre.
- un túbulo largo en el que el líquido filtrado se convierte en orina en su camino a la pelvis del riñón.
Micción.
La micción es el proceso mediante el cual la vejiga urinaria se vacía cuando está llena. Este proceso se realiza en dos pasos:

- Primero, la vejiga se llena progresivamente hasta que la tensión en sus paredes aumenta por encima de un umbral. Esta tensión desencadena el segundo paso.
- Segundo: que es un reflejo nervioso, llamado reflejo miccional, que vacía la vejiga o, si esto falla, provoca al menos un deseo de orinar. Aunque el reflejo miccional es un reflejo medular autónomo, centros presentes en la corteza cerebral o en el tronco del encéfalo pueden inhibirlo o facilitarlo.

Anatomía fisiológica de la vejiga.
Es una cámara de músculo liso compuesta de dos partes principales:

- El cuerpo, que es la principal parte de la vejiga en la que se acumula la orina.
- El cuello, que es una extensión en forma de abanico del cuerpo, que pasa en sentido inferior y anterior hasta el triángulo urogenital y se conecta con la uretra. La parte inferior del cuello de la vejiga también se llama uretra posterior por su relación con la uretra.
- El músculo liso de la vejiga se llama músculo detrusor.
- En la pared posterior de la vejiga, inmediatamente por encima del cuello de la vejiga, hay una pequeña zona triangular llamada trígono.
- En la parte más inferior del vértice del trígono, el cuello de la vejiga se abre en la uretra posterior, y los dos uréteres entran en la vejiga en los ángulos más superiores del trígono.
- El cuello de la vejiga (uretra posterior) tiene 2 a 3 cm de longitud, y su pared está compuesta del músculo detrusor entrelazado con una gran cantidad de tejido elástico. El músculo en esta zona se llama esfínter interno.
- Más allá de la uretra posterior, la uretra atraviesa el diafragma urogenital, que contiene una capa de músculo llamada esfínter externo de la vejiga.

Capítulo 27. Filtración glomerular, flujo sanguíneo renal y su control.

Filtración glomerular: el primer paso para la formación de orina.
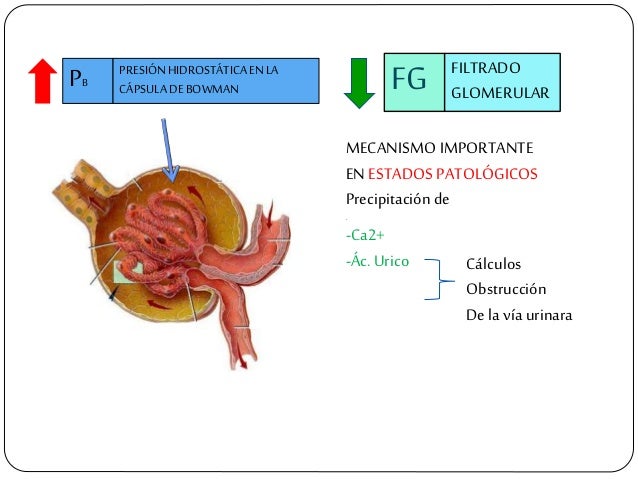
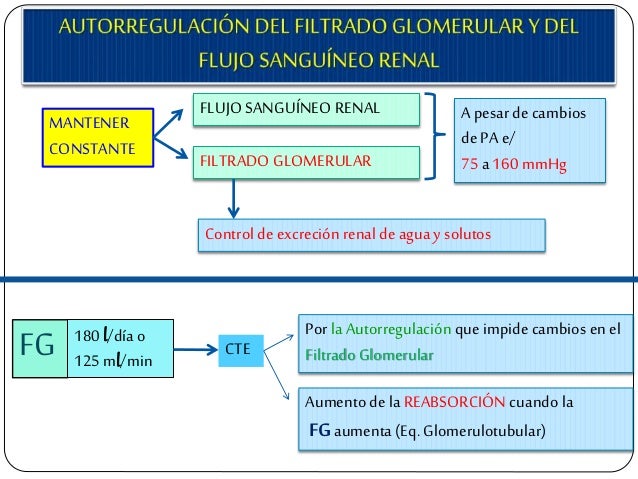
El primer paso en la formación de orina es la filtración de grandes cantidades de líquidos a través de los capilar es glomerular es en la cápsula de Bowman, casi 180 l al día. La mayor parte de este filtrado se reabsorbe, lo que deja únicamente 1 l aproximadamente de líquido par a su excreción al día, si bien la tasa de excreción renal de líquidos puede ser muy variable dependiendo de la ingestión de líquidos.
Composición del filtrado glomerular.
Los capilares glomerulares son relativamente impermeables a las proteínas, de manera que el líquido filtrado (llamado filtrado glomerular) carece prácticamente de proteínas y elementos celulares, incluidos los eritrocitos.
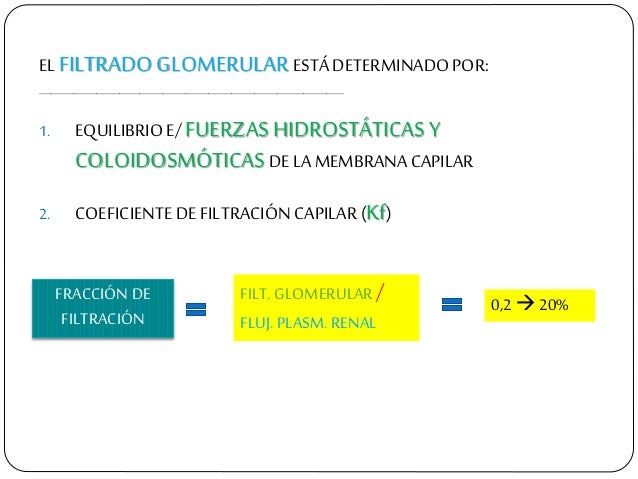
La FG es alrededor del 20% del flujo plasmático renal.
Membrana capilar glomerular.
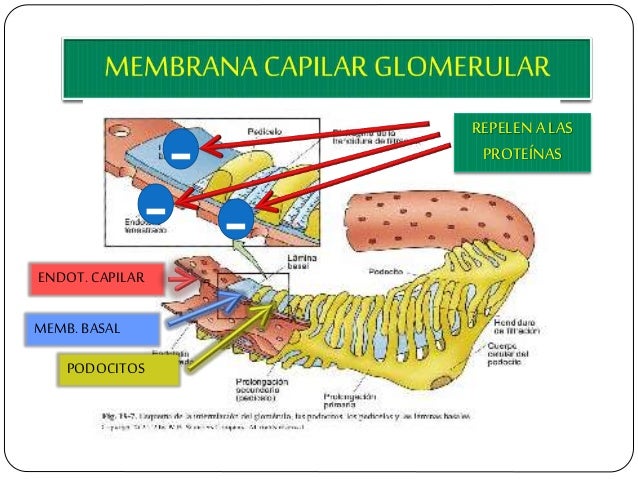
La membrana capilar glomerular es similar a la de otros capilares, excepto en que tiene tres capas principales (en lugar de las dos habituales):
- el endotelio del capilar.
- una membrana basal.
- una capa de células epiteliales (podocitos) rodeando a la superficie externa de la membrana basal capilar.
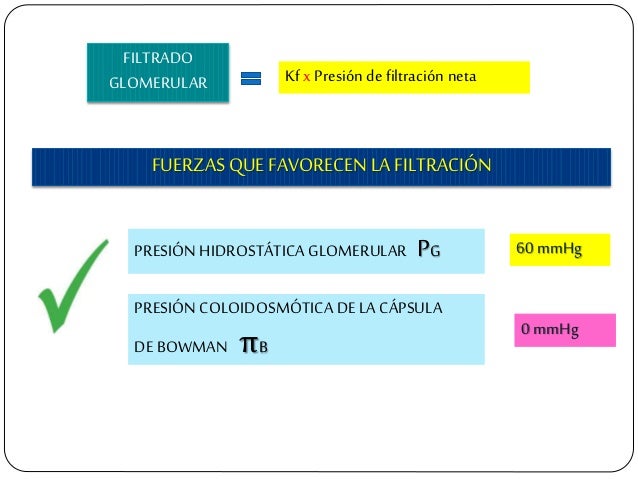
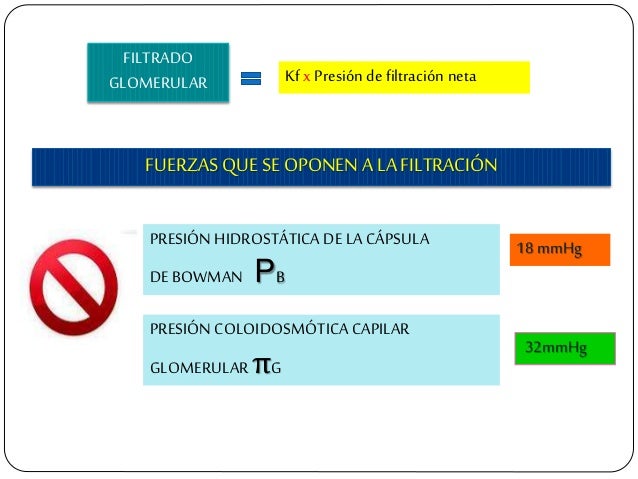
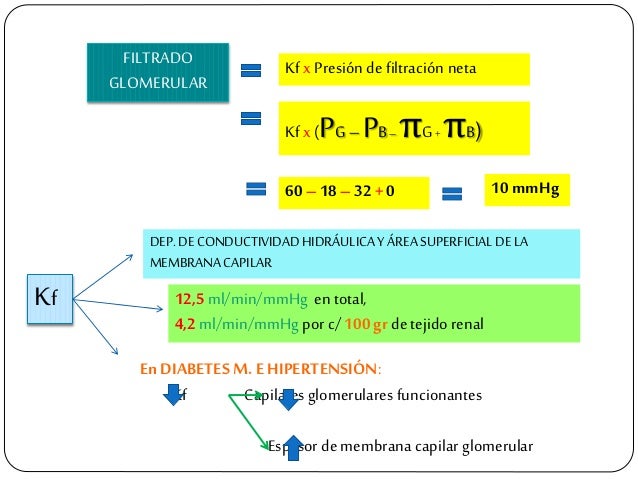
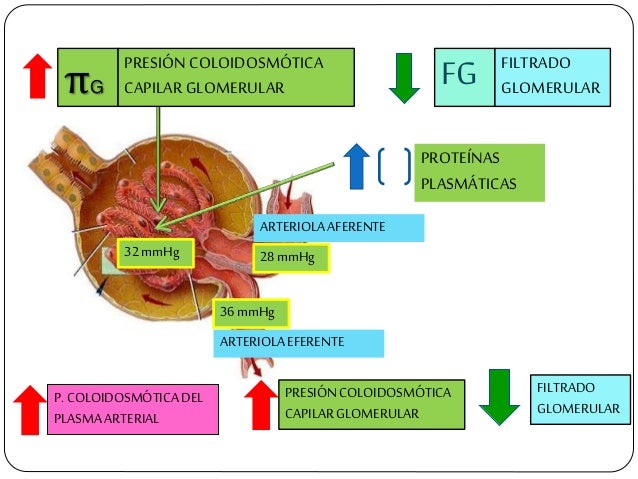
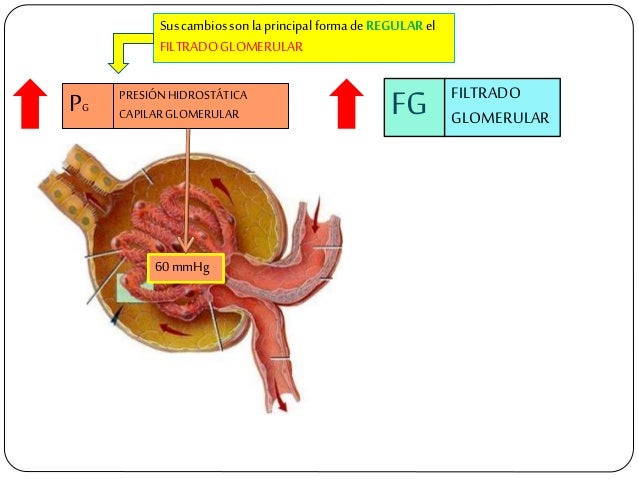
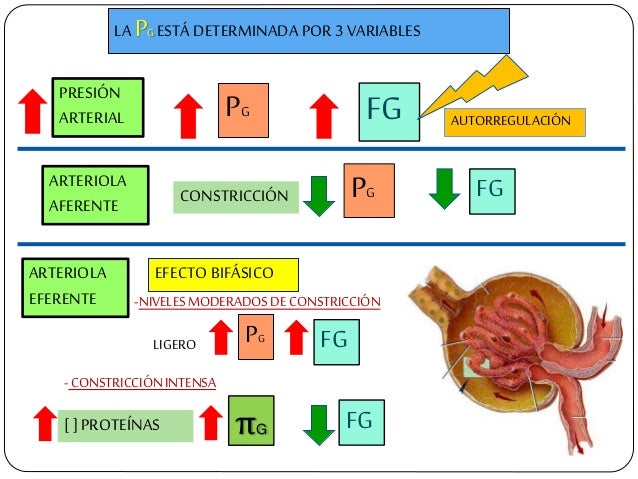
Determinantes de la FG.
La FG está determinada por:
- La suma de las fuerzas hidrostática y coloidosmótica a través de la membrana glomerular, que da lugar a la presión de filtración neta.
- El coeficiente glomerular (Kf).
Determinantes del flujo sanguíneo renal.
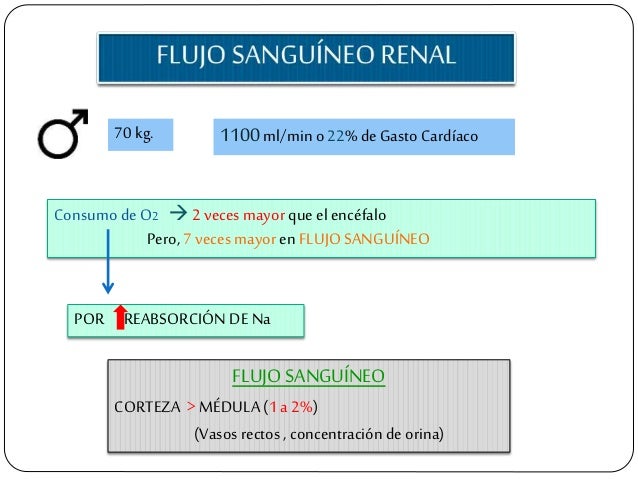
El flujo sanguíneo renal está determinado por el gradiente de presión a través de los vasos renales (la diferencia entre las presiones hidrostáticas en la arteria renal y en la vena renal), dividido entre la resistencia vascular total renal:
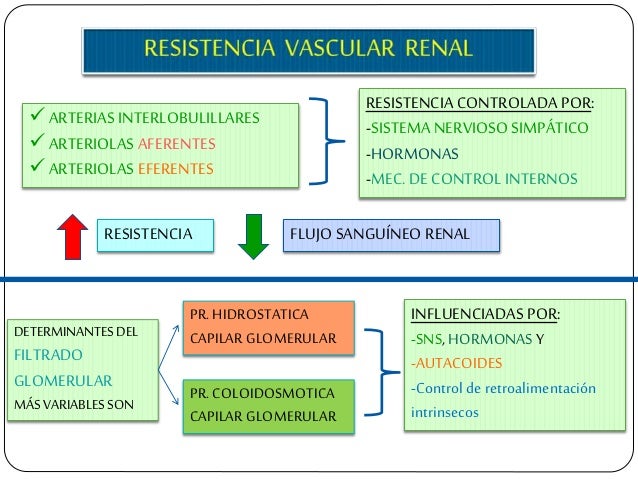
Control fisiológico de la filtración glomerular y del flujo sanguíneo renal.
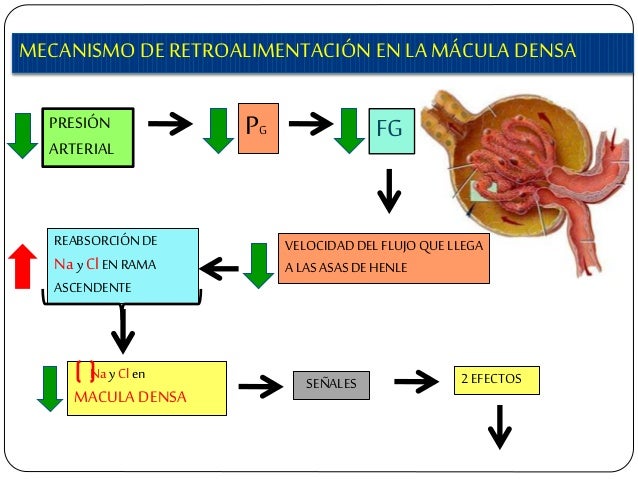
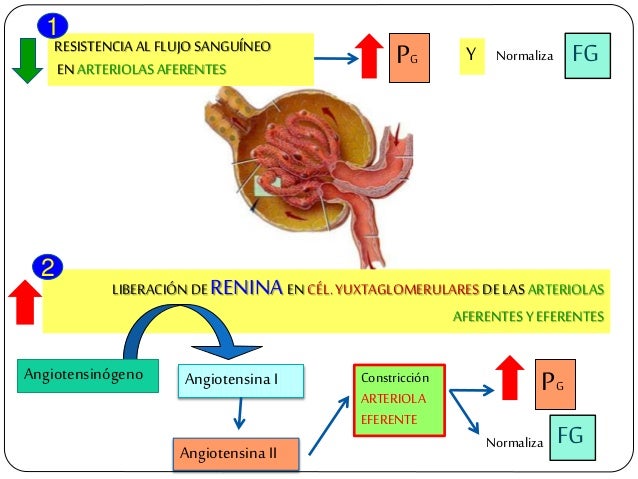
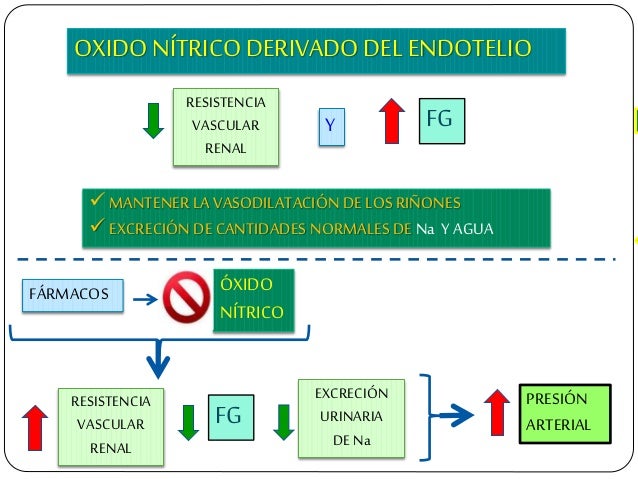
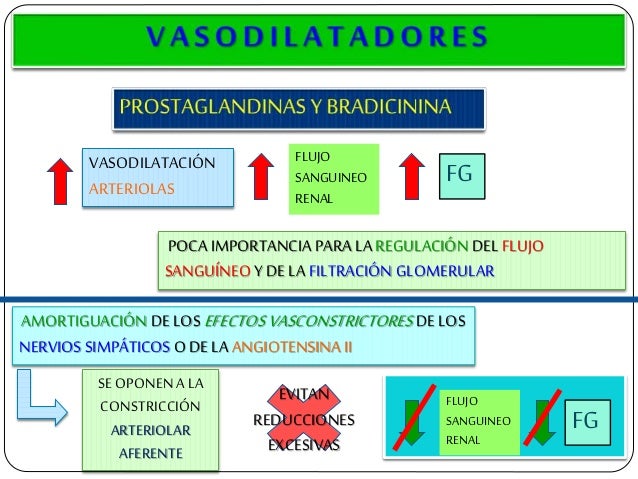
Los determinantes de la FG que son más variables y están sujetos al control fisiológico son la presión hidrostática glomerular y la presión coloidosmótica capilar glomerular. Estas variables, a su vez, están influenciadas por el sistema nervioso simpático, las hormonas y los autacoides (sustancias vasoactivas que liberan los riñones y actúan a nivel local) y otros controles de retroalimentación que son intrínsecos a los riñones.
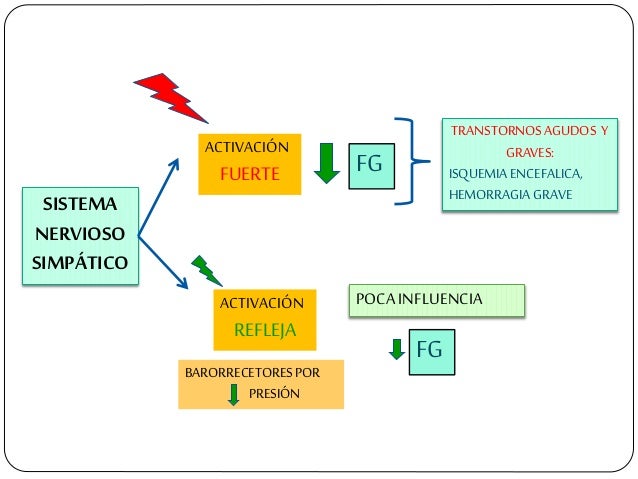
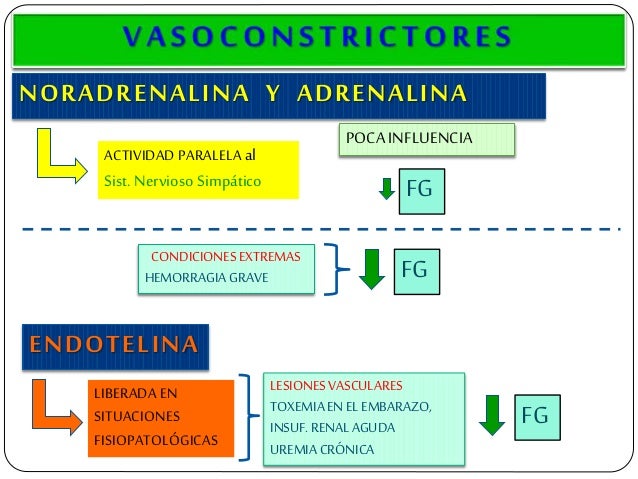
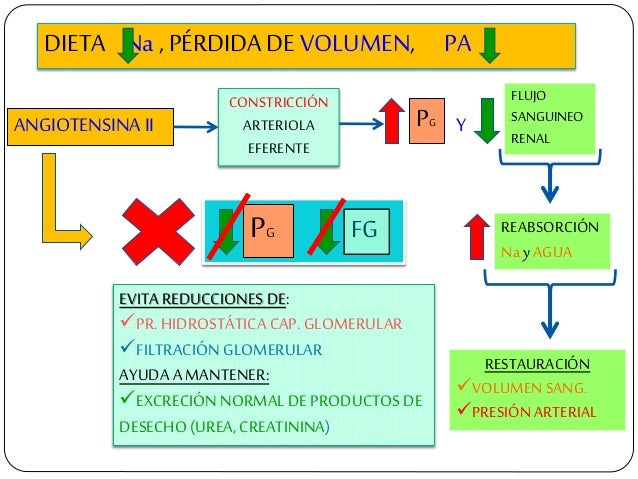
Control hormonal y por autacoides de la circulación renal.
![REGULACIÃN DEL FLUJO SANGUÃNEO RENAL Y EL FILTRADO GLOMERULAR POR CAMBIOS EN LA [] deNaCl enla MÃCULA DENSA 2 Componentes ...](https://image.slidesharecdn.com/trabajo-140612075215-phpapp01/95/filtracion-glomerular-22-638.jpg?cb=1402560207)